O que levou o Brasil a superar a média global de vacinação contra o HPV
Veja os números, estratégias e desafios que fizeram o país se destacar na imunização, com conteúdo útil para o Enem.
O Brasil, conhecido mundialmente pelo seu forte Programa Nacional de Imunizações, conseguiu um feito importante em 2024: reverter a queda na vacinação contra o Papilomavírus Humano (HPV) e superar a média global. Esse avanço não é só uma boa notícia de saúde, mas também um estudo de caso que traz informações valiosas para quem está se preparando para o Enem.
Os números impressionam: a cobertura vacinal entre meninas de 9 a 14 anos passou de 78% para mais de 82%, e entre meninos da mesma idade chegou a 67%. Em comparação, a média global é de apenas 12%. Neste texto, vamos explorar os fatores que levaram a esse sucesso, desde a ciência por trás do vírus até as estratégias de política pública, oferecendo aos estudantes conteúdo útil tanto para Biologia quanto para a Redação.
O que é HPV e por que vacinar?
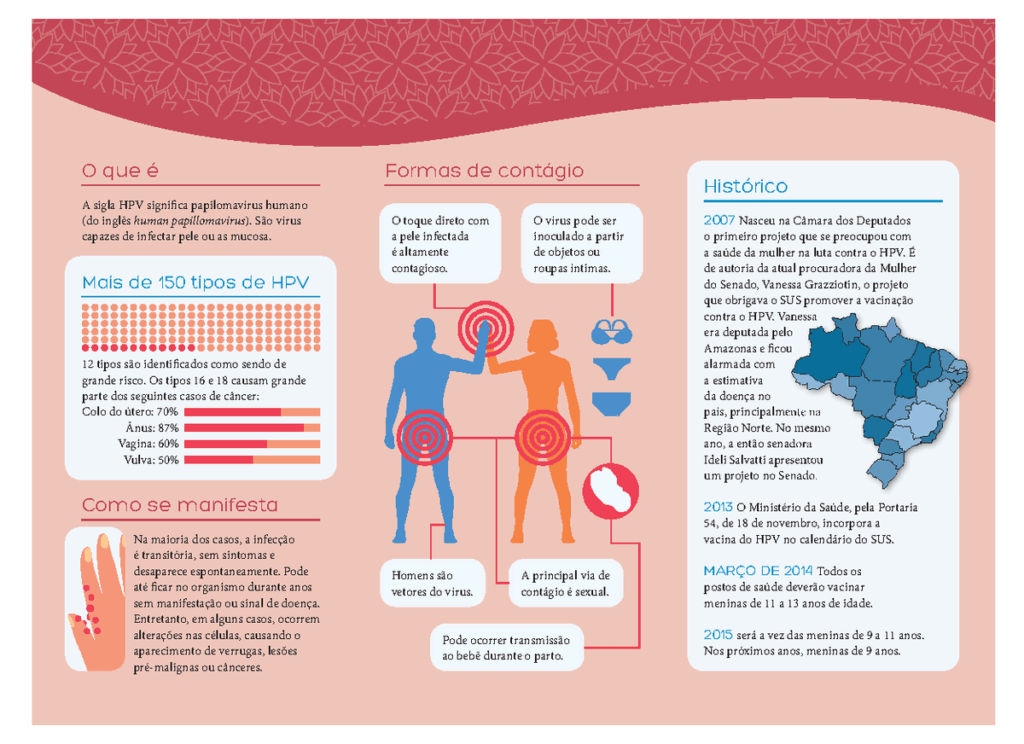
Para entender a importância da vacina, é bom conhecer o vírus. O HPV é a infecção sexualmente transmissível (IST) mais comum no mundo, capaz de atingir a pele e mucosas de homens e mulheres. Existem mais de 200 tipos, mas apenas alguns causam problemas sérios.
- Alto risco: HPV 16 e 18, responsáveis por cerca de 71% dos casos de câncer de colo do útero e outros tumores, como ânus, pênis e orofaringe.
- Baixo risco: HPV 6 e 11, que causam principalmente verrugas genitais.
A vacina utilizada no Brasil, conhecida como quadrivalente, protege antes mesmo da infecção e tem 98% de eficácia contra os tipos 6, 11, 16 e 18, prevenindo a maioria dos casos de câncer e verrugas. Ela é produzida a partir de partículas semelhantes a vírus (VLPs), que não contêm material genético do HPV e, por isso, não causam a doença. Elas apenas “enganam” o sistema imunológico, fazendo-o produzir anticorpos de proteção. Como muitas infecções são silenciosas e podem durar anos, a vacinação é mais eficiente e econômica do que tratar doenças já instaladas.
Em 2024, o Brasil adotou a dose única para crianças e adolescentes de 9 a 14 anos, seguindo a recomendação da Organização Mundial da Saúde (OMS) e da Organização Pan-Americana da Saúde (OPAS). Estudos mostram que essa única dose oferece proteção tão boa quanto duas ou três doses, simplificando a logística e facilitando que mais pessoas sejam vacinadas rapidamente.
Quais foram os números que mostram a virada brasileira na vacinação?
Os dados oficiais mostram um crescimento expressivo da vacinação contra o HPV no Brasil. Entre meninas de 9 a 14 anos, a cobertura passou de 78,42% em 2022 para 82,83% em 2024. Entre os meninos, o salto foi ainda maior: de 45,46% para 67,26% em dois anos.
Essa virada é particularmente significativa porque reverteu um período de queda que foi intensificado durante a pandemia de COVID-19. Naquele momento, o foco na vacinação contra a COVID-19, o desinvestimento em campanhas de rotina e a desinformação crescente prejudicaram o Programa Nacional de Imunizações (PNI).
Comparando com o cenário global, o Brasil se destaca: enquanto a média mundial é de apenas 12%, nosso país se tornou referência em imunização contra o HPV. Esse resultado é fruto da retomada e do fortalecimento do PNI a partir de 2023, com estratégias como a dose única e campanhas de resgate vacinal.
Ainda há desafios. A meta da OMS é alcançar 90% de cobertura em meninas até 2030. Hoje, estamos cerca de 8% abaixo dessa meta, principalmente em regiões com dificuldades de acesso ou informação. Superar esses obstáculos exige estratégias específicas para garantir que a vacina chegue a todos os cantos do país.
| Faixa Etária | Cobertura Vacinal 2022 | Cobertura Vacinal 2024 | Média Global (OMS) |
|---|---|---|---|
| Meninas (9-14 anos) | 78,42% | 82,83% | 12% |
| Meninos (9-14 anos) | 45,46% | 67,26% | Não especificado |
Quais estratégias brasileiras fizeram a campanha funcionar?
O sucesso da vacinação é resultado de estratégias coordenadas pelo PNI, criado em 1973 e com presença em todo o país. Entre as ações mais importantes, destaca-se o resgate vacinal:
- Foco em adolescentes de 15 a 19 anos que não receberam a vacina desde 2014.
- Atingir cerca de 3 milhões de jovens, priorizando 121 municípios com menor cobertura.
- Uso de “microplanejamento” e dados locais para direcionar esforços.
Outras ações incluem:
- Vacinação em escolas para facilitar o acesso.
- Engajamento de profissionais de saúde, sociedade civil e OPAS.
- Busca ativa por não vacinados, coordenada por enfermagem em mais de 35 mil salas de vacinação.
A dose única vale apenas para crianças e adolescentes de 9 a 14 anos sem comprometimento imunológico. Outros grupos, como imunossuprimidos, vítimas de violência sexual e portadores de Papilomatose Respiratória Recorrente (PRR), seguem com duas ou três doses conforme necessidade.
| Grupo/Faixa Etária | Esquema Vacinal |
|---|---|
| Crianças e Adolescentes (9-14 anos) | Dose única |
| Adolescentes (15-19 anos) | Resgate vacinal |
| Imunossuprimidos (9-45 anos) | 2 ou 3 doses |
| Vítimas de violência sexual (9-45 anos) | 2 ou 3 doses |
| Portadores de PRR | Esquema próprio |
Desafios que ainda precisam ser superados
Mesmo com avanços, desafios permanecem. A desinformação ainda impede muitos adolescentes de se vacinarem. Um estudo da UFMG com 159 mil estudantes mostrou que 46,8% não se vacinaram porque “não sabiam que tinham que tomar”.
Fake news, como a ideia de que a vacina incentiva o início precoce da vida sexual, também atrapalham. Pesquisas de Harvard e Michigan mostram que essa relação não existe, reforçando a importância da comunicação baseada em evidências.
Outro desafio é a desigualdade regional e social. O câncer de colo do útero é mais comum no Norte do Brasil, que também apresenta menor cobertura vacinal. O dado mais recente de 2023 mostrou que, enquanto a cobertura em meninas no Sul era de 63,1%, a do Norte ficava em apenas 48,3%, evidenciando a enorme disparidade. Estratégias como dose única e campanhas focadas em municípios específicos ajudam a combater essas desigualdades.




